- หน้าหลัก
- เกี่ยวกับเรา
- บริการของเรา
- ศูนย์การรักษา
- ศูนย์บริการลูกค้าต่างประเทศ
- บริการรถพยาบาลฉุกเฉิน
- คำประกาศสิทธิของผู้ป่วย
- ห้องพักผู้ป่วย
- ห้องพิเศษเดี่ยว Superior Room
- ห้องพิเศษเดี่ยว VVIP Room
- ห้องพิเศษเดี่ยว Superior Room (เด็ก)
- ห้องดูแลผู้ป่วยวิกฤตด้านหัวใจ (CCU)
- ห้องไอซียู (ICU)
- ห้องไอซียู ICU Isolation (Negative Pressure)
- ห้องอภิบาลผู้ป่วยกึ่งวิกฤต ICU Intermediate
- ห้องอภิบาลผู้ป่วยกึ่งวิกฤตทางด้านระบบหัวใจ CCU Intermediate
- ห้องย้ายเด็กอ่อน (Nursery Rooom)
- ห้องอภิบาลทารกแรกเกิดวิกฤต (NICU)
- ค้นหาแพทย์
- ประกันที่เข้าร่วม
- เวิลด์ฟู้ดฮอลล์
- แพ็กเกจและโปรโมชั่น
- ข้อมูลด้านสุขภาพ
- ติดต่อเรา





ศูนย์ผู้มีบุตรยาก
เวิลด์เมดิคอล
เวิลด์เมดิคอล
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล โรงพยาบาลเวิลด์เมดิคอล เข้าใจถึงความสมบูรณ์ของคำว่า “ครอบครัว” จึงมุ่งเน้นที่จะให้บริการตรวจวินิจฉัย ให้คำปรึกษา และรักษาภาวะมีบุตรยากตามปัญหาที่แตกต่างในแต่ละบุคคล ครอบคลุมตั้งแต่ระดับพื้นฐานไปจนถึงการรักษาด้วยเทคโนโลยีช่วยการเจริญพันธุ์ขั้นสูง อาทิ การส่องกล้องโพรงมดลูก การวิเคราะห์ความผิดปกติของโครโมโซมตัวอ่อน หรือการฉีดเชื้ออสุจิเข้าโพรงมดลูก ( IUI ) ตลอดจนการเตรียมพร้อมก่อนการตั้งครรภ์ อาทิ การตรวจสเปิร์ม หรือการฝากไข่

ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ให้บริการภายใต้มาตรฐานระดับสากล Joint Commission International (JCI) ด้วยเทคโนโลยีและเครื่องมือแพทย์ที่ทันสมัย โดยสูติ-นรีแพทย์ผู้เชี่ยวชาญด้านภาวะมีบุตรยาก ทีมพยาบาล ร่วมด้วยทีมนักวิทยาศาสตร์เพาะเลี้ยงตัวอ่อนที่เชี่ยวชาญ มากประสบการณ์ มีความเข้าใจในกระบวนการรักษา พร้อมให้คำปรึกษา และให้บริการด้วยความใส่ใจ นอกจากนี้ ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ยังมีการรักษาและให้คำปรึกษาเฉพาะทางด้านการมีบุตรที่ปลอดโรค โดยเฉพาะโรคทางพันธุกรรม อาทิ โรคเลือดจากธาลัสซีเมีย, โรคกล้ามเนื้ออ่อนแรงชนิดรุนแรงทางพันธุกรรม รวมไปถึงโรคตาบอดสี ที่มีผลต่อการดำรงชีวิตประจำวัน



บริการและการรักษา
- การตรวจสุขภาพก่อนมีบุตร
- การฝากไข่ Egg freezing
- การฉีดเชื้ออสุจิเข้าสู่โพรงมดลูก (IUI)
- การรักษาด้วยเทคนิคการทำเด็กหลอดแก้ว (IVF/ICSI)
- การตรวจวิเคราะห์น้ำเชื้ออสุจิด้วยเครื่อง CASA
- ตรวจความพร้อมของเยื่อบุโพรงมดลูก เพิ่มโอกาสสำเร็จในการตั้งครรภ์ ERA TEST
- การผ่าตัดอัณฑะเพื่อเก็บอสุจิ (TESE)
- การตรวจคัดกรองโคมโมโซม

การตรวจสุขภาพก่อนมีบุตร
ทำไมถึงควรตรวจสุขภาพก่อนมีบุตร
การมีลูกที่แข็งแรงเป็นสิ่งที่ช่วยเติมเต็มชีวิตคู่ และสร้างความสุขให้ทุกคนในครอบครัว การตรวจสุขภาพเตรียมความพร้อมก่อนการตั้งครรภ์ จึงเป็นเรื่องสำคัญในการวางแผนเพื่อมีครอบครัวที่สมบูรณ์ เรามาดูกันว่า การตรวจสุขภาพก่อนการตั้งครรภ์สำคัญอย่างไร และการตรวจสุขภาพก่อนการตั้งครรภ์ต้องดูอะไรบ้าง
ตรวจสุขภาพก่อนตั้งครรภ์สำคัญอย่างไร?
1. ช่วยคัดกรองและประเมินความเสี่ยงโรคทางพันธุกรรมที่สามารถถ่ายทอดไปสู่ลูก เช่น ธาลัสซีเมีย
2. ช่วยประเมินความพร้อมของร่างกายของคุณแม่ก่อนการตั้งครรภ์ เพื่อป้องกันความเสี่ยงที่อาจจะเกิดขึ้นหากมีโรคที่ไม่ได้รับการดูแล
3. ประเมินความพร้อมของทั้งว่าที่คุณพ่อและคุณแม่ เช่น ภาวะมีบุตรยาก
4. มีการให้คำแนะนำ ในการเตรียมความพร้อมทั้งสุขภาพกายและสุขภาพจิต โดยแพทย์ผู้เชี่ยวชาญ
ตรวจสุขภาพก่อนตั้งครรภ์ ตรวจอะไรบ้าง ?
 ซักประวัติทั้งว่าที่คุณพ่อและคุณแม่ ได้แก่ ประวัติประจำเดือน ประวัติโรคประจำตัว การเจ็บป่วย การผ่าตัด ประวัติโรคพันธุกรรมในครอบครัว ประวัติการตั้งครรภ์ที่ผ่านมา
ซักประวัติทั้งว่าที่คุณพ่อและคุณแม่ ได้แก่ ประวัติประจำเดือน ประวัติโรคประจำตัว การเจ็บป่วย การผ่าตัด ประวัติโรคพันธุกรรมในครอบครัว ประวัติการตั้งครรภ์ที่ผ่านมา การตรวจร่างกายทั่วไป ได้แก่ การวัดส่วนสูง ชั่งน้ำหนัก คำนวณดัชนีมวลกาย วัดความดันโลหิต
การตรวจร่างกายทั่วไป ได้แก่ การวัดส่วนสูง ชั่งน้ำหนัก คำนวณดัชนีมวลกาย วัดความดันโลหิต การตรวจทางนรีเวช ได้แก่ การตรวจภายใน เช็กมะเร็งปากมดลูก อัลตร้าซาวด์อุ้งเชิงกราน
การตรวจทางนรีเวช ได้แก่ การตรวจภายใน เช็กมะเร็งปากมดลูก อัลตร้าซาวด์อุ้งเชิงกราน ตรวจความเข้มข้นเลือด ตรวจโรคธาลัสซีเมียเพื่อประเมินความเสี่ยงในการมีบุตรเป็นโรคธาลัสซีเมียรุนแรง หากมีความเสี่ยงสูง สามารถป้องกันได้โดยการทำเด็กหลอดแก้ว แล้วตรวจพันธุกรรมธาลัสซีเมียก่อนย้ายกลับเข้าสู่โพรงมดลูก
ตรวจความเข้มข้นเลือด ตรวจโรคธาลัสซีเมียเพื่อประเมินความเสี่ยงในการมีบุตรเป็นโรคธาลัสซีเมียรุนแรง หากมีความเสี่ยงสูง สามารถป้องกันได้โดยการทำเด็กหลอดแก้ว แล้วตรวจพันธุกรรมธาลัสซีเมียก่อนย้ายกลับเข้าสู่โพรงมดลูก ตรวจโรคติดเชื้อทางเพศสัมพันธ์ ได้แก่ ตับอักเสบบี ซิฟิลิส โรคเอดส์ เพื่อให้การรักษาก่อนการตั้งครรภ์ ป้องกันการติดเชื้อไปสู่ลูก
ตรวจโรคติดเชื้อทางเพศสัมพันธ์ ได้แก่ ตับอักเสบบี ซิฟิลิส โรคเอดส์ เพื่อให้การรักษาก่อนการตั้งครรภ์ ป้องกันการติดเชื้อไปสู่ลูก การตรวจภูมิคุ้มกันต่อโรคหัดเยอรมัน ตับอักเสบบี หากไม่มีภูมิควรฉีดวัคซีนก่อนตั้งครรภ์
การตรวจภูมิคุ้มกันต่อโรคหัดเยอรมัน ตับอักเสบบี หากไม่มีภูมิควรฉีดวัคซีนก่อนตั้งครรภ์ ตรวจฟัน เนื่องจากการติดเชื้อในช่องปาก ส่งผลกระทบให้เกิดการคลอดก่อนกำหนดได้ ดังนั้น ควรรักษาให้หายก่อนการตั้งครรภ์
ตรวจฟัน เนื่องจากการติดเชื้อในช่องปาก ส่งผลกระทบให้เกิดการคลอดก่อนกำหนดได้ ดังนั้น ควรรักษาให้หายก่อนการตั้งครรภ์ การตรวจสุขภาพจิต เพื่อประเมินสภาวะทางอารมณ์และให้คำปรึกษาในการจัดการทางอารมณ์ เตรียมความพร้อมก่อนมีบุตร
การตรวจสุขภาพจิต เพื่อประเมินสภาวะทางอารมณ์และให้คำปรึกษาในการจัดการทางอารมณ์ เตรียมความพร้อมก่อนมีบุตร ตรวจโรคติดเชื้อทางเพศสัมพันธ์ ได้แก่ ตับอักเสบบี ซิฟิลิส โรคเอดส์ เพื่อให้การรักษาก่อนการตั้งครรภ์ ป้องกันการติดเชื้อไปสู่ลูก
ตรวจโรคติดเชื้อทางเพศสัมพันธ์ ได้แก่ ตับอักเสบบี ซิฟิลิส โรคเอดส์ เพื่อให้การรักษาก่อนการตั้งครรภ์ ป้องกันการติดเชื้อไปสู่ลูก การตรวจประเมินคุณภาพของอสุจิ
การตรวจประเมินคุณภาพของอสุจิ
สอบถามข้อมูลเพิ่มเติม หรือปรึกษาปัญหาผู้มีบุตรยาก
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ชั้น 4
โรงพยาบาลเวิลด์เมดิคอล (WMC)
โทร 02 836 9999 ต่อ *4706
LINE : @worldart

การฝากไข่ ทางเลือกของผู้หญิงยุคใหม่ที่วางแผนอนาคต
ในยุคปัจจุบันคุณผู้หญิงมีแนวโน้มที่จะมีบุตรช้าลง อาจด้วยหน้าที่การงานหรือ lifestyle แต่การตั้งครรภ์เมื่ออายุมากขึ้นอาจพบกับปัญหามีลูกยากจากรังไข่ที่จะอาจเสื่อมลงตามกาลเวลา แม้ว่าจะยังไม่พร้อมตั้งครรภ์ในตอนนี้แต่คุณสามารถตั้งครรภ์ได้ในอนาคตเมื่อมีความพร้อม และการฝากไข่ก็เป็นอีกทางเลือกให้คุณมีความมั่นใจมากขึ้น
การฝากไข่คืออะไร
การฝากไข่ คือ การการนำเซลล์ไข่ออกมาเพื่อการเก็บรักษาเอาไว้เพื่อป้องกันการเสื่อมสภาพตามเวลา โดยวิธีการแข่แข็งไข่ ( egg freezing หรือ oocyte cryopreservation) นำเซลล์ไข่ไปแช่แข็งในสารไนโตรเจนเหลว สามารถทำได้ในคุณผู้หญิงวัยเจริญพันธุ์ แนะนำให้ทำก่อนอายุ 35 ปี เพื่อโอกาสได้ไข่ที่มีปริมาณมากพอและมีคุณภาพที่ดี
4 ขั้นตอนการเก็บไข่
1. ฉีดยากระตุ้นไข่ แพทย์จะให้ยากระตุ้นไข่ในขนาดที่เหมาะสมกับแต่ละคน เพื่อทำให้ฟองไข่เจริญเติบโต โดยการฉีดยาบริเวณหน้าท้องด้วยตนเองประมาณ 8-10 วัน
2. ติดตามผลการกระตุ้นไข่ จะมีการอัลตราซาวด์ ประมาณ 2-3 ครั้งเพื่อดูอัตรการเติบโตของไข่
3. ฉีดยาเหนี่ยวนำการตกไข่ เมื่อไข่โตได้ขนาดที่เหมาะสม (โตกว่า 18 มิลลิเมตรเป็นต้นไป) แพทย์จะให้ยาเหนี่ยวนำให้ไข่ตกและเก็บไข่หลังฉีดยาประมาณ 36 ชั่วโมง
4. เก็บไข่ แพทย์จะใช้การอัลตราซาวด์ระบุตำแหน่งไข่ แล้วเข็มเจาะเข้าไปยังรังไข่ ดูดเซลล์ไข่ออกมา ภายใต้การใช้ยาระงับความรู้สึกภายใต้การดูแลของวิสัญญีแพทย์
 การแช่แข็งไข่
การแช่แข็งไข่เซลล์ไข่ที่สมบูรณ์ จะถูกแช่แข็งในไนโตรเจนเหลวที่อุณหภูมิ -196 องศาเซลเซียส เซลล์ไข่จะได้รับการบำรุงรักษาให้อยู่ในสภาพที่เหมาะสมอยู่เสมอโดยนักวิทยาศาสตร์ที่มีประสบการณ์ด้านการเพาะเลี้ยงตัวอ่อนโดยเฉพาะ
 การแช่แข็งไข่
การแช่แข็งไข่เซลล์ไข่ที่สมบูรณ์ จะถูกแช่แข็งในไนโตรเจนเหลวที่อุณหภูมิ -196 องศาเซลเซียส เซลล์ไข่จะได้รับการบำรุงรักษาให้อยู่ในสภาพที่เหมาะสมอยู่เสมอโดยนักวิทยาศาสตร์ที่มีประสบการณ์ด้านการเพาะเลี้ยงตัวอ่อนโดยเฉพาะ เมื่อคุณมีความพร้อมจะมีบุตร เซลล์ไข่จะถูกนำออกมาละลายเพื่อการผสมกับอสุจิโดยวิธี ICSI เพื่อให้เกิดเป็นตัวอ่อน และตัวอ่อนนั้นจะถูกย้ายเข้าสู่โพรงมดลูกรอการฝังตัวเพื่อตั้งครรภ์ต่อไป
 ขั้นตอนการเตรียมตัวสำหรับวันเก็บไข่
ขั้นตอนการเตรียมตัวสำหรับวันเก็บไข่1. งดน้ำและอาหารอย่างน้อย 8 ชั่วโมงก่อนถึงเวลานัดหมายเก็บไข่
2. งดฉีดน้ำหอม เพราะจะเป็นสิ่งเร้าที่รบกวนเซลล์ไข่
3. งดการทำเล็บมือและเล็บเท้า และไม่ใส่คอนแทคเลนส์เพื่อใช้ในการประเมินร่างกายขณะให้ยาระงับความรู้สึก
4. ควรมาให้ตรงเวลานัดหมาย เพราะมีผลกระทบต่อระยะเวลาการเก็บไข่
 การปฏิบัติตัวหลังการเก็บไข่
การปฏิบัติตัวหลังการเก็บไข่1. หลังการเก็บไข่จะมีอาการปวดท้องน้อยคล้ายปวดประจำเดือนและอาจมีเลือดออกทางช่องคลอดเล็กน้อย ควรรับประทานยาตามที่แพทย์สั่ง
2. ไม่ควรยกของหนักหรือออกกำลังกายอย่างหักโหม ในช่วงหลังเก็บไข่ 1 สัปดาห์
3. งดมีเพศสัมพันธ์อย่างน้อย 1 สัปดาห์
4. ไม่ควรขับรถกลับเองหรือกลับรถสาธารณะตามลำพัง ควรมีผู้ดูแลมาด้วย 1 คน เพื่อคอยดูอาการช่วงเวลาการเดินทางกลับบ้าน
5. คอยสังเกตอาการหลังการเก็บไข่ หากปวดท้องมากหรือท้องบวมควรมาพบแพทย์ทันที
ไข่ที่ฝากไว้จะถูกหยุดอายุและความเสื่อมสภาพ เพื่อคงไว้ให้ได้ไข่ที่สมบูรณ์จนกว่าจะถึงเวลาพร้อมใช้ เมื่อพร้อมมีบุตร ไข่ที่ถูกแช่แข็งไว้จะถูกละลายเพื่อผสมกับอสุจิโดยวิธีการ ICSI หรือ IVF เพื่อให้ได้เป็นตัวอ่อนแล้วย้ายกลับเข้าโพรงมดลูกต่อไป ซึ่งในกระบวนการเก็บไข่จะมีการใช้ปริมาณยาและการดูแลตัวเองที่แตกต่างกัน ฉะนั้นในทุกขั้นตอนการเก็บไข่ จะต้องอยู่ภายใต้การดูแลของแพทย์ผู้เชี่ยวชาญด้านเวชศาสตร์การเจริญพันธุอย่างใกล้ชิด
สอบถามข้อมูลเพิ่มเติม หรือปรึกษาปัญหาผู้มีบุตรยาก
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ชั้น 4
โรงพยาบาลเวิลด์เมดิคอล (WMC)
โทร 02 836 9999 ต่อ *4706
LINE : @worldart

การรักษาภาวะมีบุตรยาก โดยวิธีการฉีดน้ำเชื้อเข้าสู่โพรงมดลูก (IUI)
คือ การฉีดเชื้ออสุจิเข้าไปในโพรงมดลูกโดยตรงโดยใช้ท่อพลาสติกเล็ก ๆ สอดผ่านปากมดลูกแล้วฉีดเชื้ออสุจิเข้าไปในช่วงที่มีหรือใกล้กับเวลาที่มีไข่ตก วิธีนี้จะมีการเตรียมน้ำอสุจิ โดยคัดเอาเฉพาะตัวอสุจิที่ยังมีชีวิตและเคลื่อนที่ได้ดีแล้วนำไปฉีดในโพรงมดลูก โดยที่ตัวอสุจิไม่ต้องว่ายผ่านปากมดลูก ทำให้มีตัวอสุจิที่เคลื่อนไหวจำนวนมาก เข้าไปในโพรงมดลูก และพร้อมที่จะผสมกับไข่ ดังนั้นการทำ IUI (Intrauterine insemination) จึงมักทำกับคู่สมรสที่หาสาเหตุของภาวะมีบุตรยากไม่พบ ฝ่ายชายที่มีเชื้ออสุจิต่ำกว่าเกณฑ์มาตรฐาน หรือมีปัญหาเกี่ยวกับการหลั่งอสุจิในช่องคลอด หรือฝ่ายหญิงที่มีปัญหาเรื่องภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ (endometriosis) มีปัญหาเรื่องการตกไข่ เป็นต้น ยกเว้นในกรณีมีการอุดตันของปีกมดลูกทั้งสองข้างหรือเชื้ออสุจิมีคุณภาพต่ำมา
 ขั้นตอนในการเตรียมฝ่ายหญิง
ขั้นตอนในการเตรียมฝ่ายหญิง1. แพทย์จะทำการกระตุ้นรังไข่ให้มีการเจริญเติบโตของฟองไข่ในรอบเดือนนั้นๆ โดยใช้ยาฉีดหรือยารับประทานซึ่งมักจะเริ่มในวันที่ 3 ของรอบเดือน ส่วนมากจะเป็นการรับประทานยา 5 วัน
2. หลังจากนั้นจะมีการนัดตรวจอัลตราซาวด์เพื่อติดตามดูขนาด จำนวนของฟองไข่ และความหนาของเยื่อบุโพรงมดลูก
3. เมื่อฟองไข่มีขนาดเหมาะสม แพทย์จะให้ฉีดยากระตุ้นการตกไข่ 1 เข็ม หลังจากนั้นประมาณ 36-40 ชั่วโมงจะเป็นเวลาที่มีการตกไข่
4. แพทย์จะทำการนัดเพื่อทำการฉีดเชื้ออสุจิเข้าโพรงมดลูกในวันที่ไข่ตก
 ขั้นตอนในการเตรียมอสุจิของฝ่ายชาย
ขั้นตอนในการเตรียมอสุจิของฝ่ายชายฝ่ายชายต้องมาพบแพทย์ในวันที่นัดทำ IUI และจะต้องงดเพศสัมพันธุ์ 2-7 วัน เพื่อเก็บน้ำอสุจิ แล้วนำมาส่งภายในระยะเวลา 1 ชั่วโมง จากนั้นนักวิทยาศาสตร์ผู้เชี่ยวชาญจะนำอสุจิที่ได้มาทำการคัดกรอง เลือกเฉพาะตัวอสุจิที่ยังมีชีวิตและเคลื่อนไหวดี เพื่อให้แพทย์นำมาฉีดกลับเข้าไปในโพรงมดลูก ในขั้นตอนนี้จะใช้เวลาเตรียมประมาณ 1-2 ชั่วโมง

ขั้นตอนการฉีดอสุจิเข้าสู่โพรงมดลูก
เมื่อเตรียมอสุจิเรียบร้อยก็จะนำเอาน้ำเชื้ออสุจิบรรจุลงในท่อพลาสติกปราศจากเชื้อขนาดเล็ก ๆ แล้วแพทย์จะทำการสอดท่อขนาดเล็กนี้ผ่านปากมดลูกอย่างนุ่มนวล จากนั้นจึงทำการฉีดเชื้ออสุจิเข้าไปในโพรงมดลูก โดยใช้เวลาในการทำไม่กี่นาที ไม่เจ็บ และหลังทำ IUI แล้วท่านสามารถปฏิบัติตัวได้ตามปกติโดยไม่ต้องนอนโรงพยาบาล

หลังทำ IUI จะปฏิบัติตัวอย่างไร
1. หลังฉีดเชื้ออสุจิจะให้นอนพักประมาณ 30 นาทีแล้วให้กลับบ้านได้
2. งดเพศสัมพันธ์ในวันที่ทำ IUI และหลังจากนั้นสามารถมีเพศสัมพันธุ์ได้ตามปกติ
3. รับประทานอาหารที่มีประโยชน์ พักผ่อนให้เพียงพอ และสามารถออกกำลังกายได้ตามปกติ
4. แพทย์จะนัดหมายเพื่อมาตรวจการตั้งครรภ์ภายหลังทำการฉีดอสุจิในระยะ 2 สัปดาห์

อัตราการตั้งครรภ์ภายหลังการฉีดเชื้อผสมเทียมในโพรงมดลูก
โดยทั่วไปแล้วอัตราความสำเร็จของการกระตุ้นให้มีการตกไข่และการทำ IUI อยู่ระหว่าง 10 – 20 เปอร์เซ็นต่อรอบการรักษา ซึ่งมีข้อมูลจากการศึกษาในผู้ที่มีภาวะมีบุตรยากที่ไม่ทราบสาเหตุ พบว่าในการทำ IUI จะมีโอกาสตั้งครรภ์มากกว่าโอกาสตั้งครรภ์โดยรอบธรรมชาติประมาณ 2 เท่า

ขั้นตอนการฉีดอสุจิเข้าสู่โพรงมดลูก
เมื่อเตรียมอสุจิเรียบร้อยก็จะนำเอาน้ำเชื้ออสุจิบรรจุลงในท่อพลาสติกปราศจากเชื้อขนาดเล็ก ๆ แล้วแพทย์จะทำการสอดท่อขนาดเล็กนี้ผ่านปากมดลูกอย่างนุ่มนวล จากนั้นจึงทำการฉีดเชื้ออสุจิเข้าไปในโพรงมดลูก โดยใช้เวลาในการทำไม่กี่นาที ไม่เจ็บ และหลังทำ IUI แล้วท่านสามารถปฏิบัติตัวได้ตามปกติโดยไม่ต้องนอนโรงพยาบาล
 อัตราการประสบความสำเร็จของการฉีดเชื้อผสมเทียมในโพรงมดลูกจะขึ้นอยู่กับปัจจัยหลายอย่าง คือ
อัตราการประสบความสำเร็จของการฉีดเชื้อผสมเทียมในโพรงมดลูกจะขึ้นอยู่กับปัจจัยหลายอย่าง คือ1. อายุของฝ่ายหญิง
2. จำนวนไข่ที่สมบูรณ์พอที่จะทำให้เกิดการปฏิสนธิได้
3. ความเข้มข้นของจำนวนอสุจิที่ใช้ฉีดเข้าไปในโพรงมดลูก และความหนาของเยื่อบุโพรงมดลูกในวันที่ฉีดอสุจิ
แต่อย่างไรก็ตามแพทย์จะทำการควบคุมปัจจัยดังกล่าวให้เหมาะสมที่สุด เพื่อจะได้มีโอกาสในการตั้งครรภ์สูงสุด การทำ IUI จึงเป็นวิธีช่วยการเจริญพันธุ์ที่ใช้กันอย่างแพร่หลายวิธีหนึ่ง มีอัตราความสำเร็จมากพอสมควร ปลอดภัย และเสียค่าใช้จ่ายไม่มาก แต่หากทำวิธีข้างต้นแล้วฝ่ายหญิงยังไม่สามารถตั้งครรภ์ได้ แพทย์จะนำเทคโนโลยีช่วยการเจริญพันธุ์วิธีอื่นมาใช้ในการรักษาต่อไป เช่น การทำ IVF / ICSI
สอบถามข้อมูลเพิ่มเติม หรือปรึกษาปัญหาผู้มีบุตรยาก
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ชั้น 4
โรงพยาบาลเวิลด์เมดิคอล (WMC)
โทร 02 836 9999 ต่อ *4706
LINE : @worldart

การรักษาด้วยเทคนิคการทำเด็กหลอดแก้ว (IVF/ICSI)
IVF และ ICSI คืออะไร และต่างกันอย่างไร?
การทำ IVF (In Vitro Fertilization) คือ วิธีการทำเด็กหลอดแก้ว เป็นการปฏิสนธิภายนอกร่างกาย โดยจะทำการคัดไข่ที่สมบูรณ์จากฝ่ายหญิงและคัดอสุจิที่แข็งแรงของฝ่ายชายมาผสมกันในจานเพาะเลี้ยง ในน้ำยาและตู้เลี้ยงตัวอ่อนที่มีความเฉพาะ มีการควบคุมภาวะอุณหภูมิความชื้นที่เหมาะสม ทำให้เกิดการปฏิสนธิและมีการแบ่งตัวของเซลล์ตัวอ่อน โดยจะปล่อยให้สเปิร์มเลือกเข้าไปเจาะไข่เองตามธรรมชาติ เมื่อไข่และอสุจิเกิดการปฎิสนธิที่ภายนอกแล้วจึงนำไข่ที่ผสมจนเป็นตัวอ่อนนำกลับเข้าไปฝังที่โพรงมดลูกเพื่อให้เกิดการตั้งครรภ์ต่อไป
การทำอิ๊กซี่ (ICSI : Intra Cytoplasmic Sperm Injection) ต่างกับการทำ IVF ตรงที่การปฏิสนธิ โดยจะคัดไข่ 1 ใบ และอสุจิ 1 ตัว ที่แข็งแรงและสมบูรณ์ที่สุดมาผสมกัน โดยนักวิทยาศาสตร์เพาะเลี้ยงตัวอ่อนจะใช้เครื่องมือและเทคนิกการใช้เข็มเจาะและฉีดอสุจิเข้าไปที่เนื้อไข่โดยตรงเพื่อให้เกิดการปฏิสนธิจนกลายเป็นตัวอ่อน แล้วจึงนำกลับไปในโพรงมดลูก เพื่อให้เกิดการตั้งครรภ์แบบปกติต่อไป ซึ่งวิธีนี้จะช่วยแก้ปัญหาในกรณีที่ฝ่ายชายมีปริมาณตัวอสุจิน้อย หรือฝ่ายชายที่ต้องใช้อสุจิจากการผ่าอัณฑะ
ดังนั้นจะเห็นว่า จุดต่างของ 2 วิธีนี้ คือ ICSI เป็นการช่วยทำให้เกิดการปฏิสนธิแบบเจาะจง และ IVF เป็น การปล่อยให้ผสมกันเอง ซึ่งในกลุ่มที่สเปริ์มไม่แข็งแรง การทำ ICSI มีโอกาสประสบความสำเร็จมากกว่า เนื่องจากเราสามารถคัดเสปิร์มที่ดูลักษณะแข็งแรงมาปฏิสนธิได้ ดังนั้นการทำอิ๊กซี่ (ICSI) จึงนิยมมากว่าการทำ IVF
IVF / ICSI จะสามารถช่วยแก้ปัญหาให้กับผู้ที่มีประสบปัญหาเรื่องมีบุตรยากได้ อย่างไรก็ตามต้องได้รับคำแนะนำที่ถูกต้องจากแพทย์ผู้เชี่ยวชาญ และควรมีการเตรียมตัวที่ดีทั้งฝ่ายชายและฝ่ายหญิง เพราะเป็นการรักษาที่ต้องลงทุนเรื่องค่าใช้จ่าย เวลา และความคาดหวังที่มากตามมา

 การทำเด็กหลอดแก้ว IVF/ ICSI เหมาะกับใครบ้าง
การทำเด็กหลอดแก้ว IVF/ ICSI เหมาะกับใครบ้าง1. คู่สมรสฝ่ายหญิง มีท่อนำไข่ผิดปกติ เช่น ท่อนำไข่อุดตันทั้ง 2 ข้างหรือท่อนำไข่ถูกทำลาย หรือท่อนำไข่บวมน้ำ รวมทั้งผู้ที่ไม่มีท่อนำไข่จากความพิการแต่กำดนิด เป็นต้น
2. คู่สมรสฝายชาย ที่มีปัญหาเกี่ยวกับเชื้ออสุจิ ได้แก่ มีจำนวนอสุจิน้อย (Oligozoospermia), อสุจิเคลื่อนที่ได้ไม่ดี(Asthenozoopermia), อสุจิมีรูปร่างผิดปกติมาก (Teratozoospermia) รวมทั้งไม่พบตัวอสุจิ(Azoospermia)
3. คู่สมรสที่ยังไม่ทราบสาเหตุการมีลูกยาก และได้พยายามมีบุตรมามากกว่า 3 ปีแล้ว
4. คู่สมรสที่เคยใช้วิธีกระตุ้นการตกไข่และการผสมเทียม โดยการฉีดอสุจิเข้าสู่โพรงมดลูก (IUI) แต่ยังไม่ประสบความสำเร็จในการตั้งครรภ์หลายครั้ง
5. คู่สมรสที่ไม่ทราบสาเหตุของการไม่ตั้งครรภ์
6. ฝ่ายหญิงตรวจพบมีพังผืดในอุ้งเชิงกราน (Endometriosis)
7. คู่สมรสที่ฝ่ายหญิงมีปัญหาไข่ไม่ตกเรื้อรังและล้มเหลวจากการรักษาโดยยากินหรือฉีด หรือผู้ที่มีปริมาณไข่เหลือน้อย (Low Ovarian Reserve)
8. คู่สมรสที่มีความเสี่ยงในการถ่ายทอดโรคผิดปกติทางพันธุกรรมไปสู่บุตร หรือมีประวัติตั้งครรภ์แล้วบุตรผิดปกติ หรือแท้งบุตรบ่อย ซึ่งเป็นกลุ่มคู่สมรสที่ต้องได้รับการตรวจวินิจฉัยตัวอ่อนก่อนการฝังตัว (PGT : Preimplatation Genetic Testing)
9. คู่สมรสที่ต้องการเก็บรักษาเซลล์สืบพันธุ์หรือตัวอ่อน ก่อนการรักษามะเร็งด้วยยาเคมีบำบัดหรือฉายแสงรักษา เช่น มะเร็งต่อมน้ำเหลือง มะเร็งเม็ดเลือดขาว หรือโรคอื่นๆ เช่น SLE เป็นต้น
10. ฝ่ายหญิงที่มีปัญหามดลูก เช่น ความพิการแต่กำเนิดของมดลูก หรือ ได้รับการผ่าตัดมดลูก เป็นต้น
 ขั้นตอนเตรียมตัวก่อนรักษา
ขั้นตอนเตรียมตัวก่อนรักษา- มีการตรวจคัดกรองภาวะการติดเชื้อทางเพศสัมพันธ์ทั้งฝ่ายชายและฝ่ายหญิง
- รับประทานอาหารให้ครบห้าหมู่ทั้งฝ่ายชายและฝ่ายหญิง
- กรณีที่ต้องรับประทานวิตามินเสริมให้ทานตามที่แพทย์แนะนำอย่างเหมาะสม
- ควรพักผ่อนเพียงพอ โดยนอนหลับอย่างน้อยวันละ 8 ชั่วโมงต่อวัน
- ออกกำลังกายสม่ำเสมอ อย่างเหมาะสมไม่หักโหมจนเกินไป
- งดการสูบบุหรี่หรือดื่มสุราเพื่อให้ร่างกายตอบสนองต่อฮอร์โมนการรักษาได้ดี
- พยายามฝึกจิตใจให้ผ่อนคลายเพื่อลดความเครียดและวิตกกังวล
 ขั้นตอนและระยะเวลาในการทำเด็กหลอดแก้ว
ขั้นตอนและระยะเวลาในการทำเด็กหลอดแก้ว1. ตรวจเครื่องตรวจขึ้นเสียงความถี่สูงทางช่องคลอดเพื่อประเมินจำนวนฟองไข่เบื้องต้นและวัดระดับฮอร์โมนร่วมกับการใช้ยาฉีดที่เหมาะสมในการกระตุ้นรังไข่ โดยเริ่มฉีดยาในช่วงต้นของรอบเดือน ช่วงวันที่ 2-3 ของรอบประจำเดือน ใช้เวลา 8 -10 วัน
2. ตรวจประเมินติดตามการตอบสนองของรังไข่ขนาดของฟองไข่ด้วยเครื่องตรวจความเสียงความถี่สูงร่วมกับการเจาะตรวจเลือดฮอร์โมน เมื่อขนาดฟองไข่เหมาะสมคือ 18 มิลลิเมตร มีจำนวน 2-3 ฟอง จะชักนำให้มีการตกไข่ด้วยยาฮอร์โมน หลังจากนั้นประมาณ 36 ชั่วโมง จะกำหนดเวลาที่ไข่ตกเพื่อเก็บไข่
3. เก็บไข่ในขณะที่ทำให้หลับแบบลึกโดยวิสัญญีแพทย์ จากนั้นจะใช้เข็มขนาดเล็กร่วมกับเครื่องตรวจคลื่นเสียงความถี่สูงผ่านทางช่องคลอด ดูดเก็บฟองไข่ และนำไปตรวจสอบจำนวนและคุณภาพโดยนักวิทยาศาสตร์
4. ให้สามีเก็บน้ำเชื้ออสุจิในวันเดียวกันกับที่เก็บดูดฟองไข่ และนำมาผ่านกระบวนการเตรียมในห้องปฏิบัติการ กรณีที่มีอสุจิแช่แข็งขั้นตอนนี้นักวิทยาศาสตร์จะทำการละลายอสุจิและนำมาผ่านกระบวนการเตรียมเช่นกัน
5. ฟองไข่ที่ได้จะนำมาผสมกับเชื้ออสุจิที่ผ่านกระบวนการการเตรียมแล้ว เพื่อให้เกิดการปฏิสนธิเป็นตัวอ่อนและเพาะเลี้ยงต่อในตู้เลี้ยงเฉพาะที่มีมาตรฐานการควบคุมอุณหภูมิ ความชื้น
6. เมื่อตัวอ่อนที่ปฏิสนธิแล้วจะได้รับการเพาะเลี้ยงเพื่อให้เจริญเติบโตมาถึงในระยะ Blastocyst วันที่ 5 หรือ 6 จะทำการย้ายตัวอ่อนกลับสู่โพรงมดลูกในครั้งนี้เลย ซึ่งเรียกว่า รอบย้ายสด หรือบางกรณีไม่สามารถย้ายในรอบนี้ได้ มีการตัดเซลล์ตัวอ่อนเพื่อตรวจหาความผิดปกติทางโครโมโซมหรือคัดกรองโรคทางพันธุกรรม จำเป็นต้องแช่แข็งเก็บรักษาตัวอ่อนไว้ แล้วจึงมาย้ายในรอบเดือนถัดไป เรียกว่า การย้ายรอบแช่แข็ง
7. หลังจากทำการย้ายตัวอ่อนกลับเข้าสู่โพรงมดลูกในรอบสดจะมีการให้ยาเพื่อประคับประคองพยุงการตั้งครรภ์ต่อ 10-12 วันหลังจากย้าย ก็จะนัดมาตรวจเลือดเพื่อยืนยันการตั้งครรภ์ หากสำเร็จก็นัดตรวจติดตามต่อเนื่องจนเข้าสู่ระยะฝากครรภ์ได้อย่างมั่นใจ
8. กรณีไม่สำเร็จในรอบย้ายสด และยังเหลือตัวอ่อนที่แช่แข็งไว้ แพทย์จะทำการวิเคราะห์หาสาเหตุ เพื่อแก้ไขจุดบกพร่องทำการแก้ไขให้เรียบร้อยก่อน และนัดเตรียมเยื่อบุโพรงมดลูกเพี่อย้ายตัวอ่อนในรอบประจำเดือนถัดไป
โอกาสประสบความสำเร็จ
เนื่องจากปัจจุบันการย้ายตัวอ่อนที่ World ART รพ.เวิลด์เมดิคอล เป็นการย้ายตัวอ่อนระยะบลาสโตซิส อายุ 5 หรือ 6 วัน แบบ 100%เพราะเป็นระยะที่ช่วยให้อัตราตั้งครรภ์สำเร็จมากขึ้น บางรายมีการย้ายตัวอ่อนที่มีการตัดเซลล์เพื่อตรวจคัดกรองโครโมโซมและผลโครโมโซมตัวอ่อนปกติ จะยิ่งเพิ่มโอกาสความสำเร็จโดยโอกาสการตั้งครรภ์จากการทำเด็กหลอดแก้วต่อรอบการรักษาซึ่งขึ้นกับอายุของคู่สมรส คุณภาพของน้ำเชื้อ จำนวนและคุณภาพฟองไข่ที่ได้ในแต่ละรอบ และความพร้อมในการรับตัวอ่อนย้ายกลับ โดยส่วนใหญ่หากผู้ป่วยมีจำนวนไข่คุณภาพดีอย่างเพียงพอ ประมาณ 15 ฟองขึ้นไป ความสำเร็จของการตั้งครรภ์สะสมโดยรวมจะอยู่ประมาณ ร้อยละ 50-60 และดีขึ้นเป็น 70-80 % หากมีตัวอ่อนที่โครโมโซมปกติอย่างน้อย 2 ตัว และได้ย้ายกลับ โดยแบ่งเป็นอัตราความสำเร็จ ร้อยละ 35- 40 ต่อรอบที่มีการย้ายตัวอ่อนในรอบที่กระตุ้นหรือรอบสด สูงขึ้นประมาณร้อยละ 40-50 ต่อรอบที่มีการย้ายตัวอ่อนในรอบแช่แข็ง กรณีที่มีการย้ายตัวอ่อนที่ตรวจคัดกรองโครโมโซมแล้วพบว่าปกติ อัตราตั้งครรภ์สำเร็จจะสูงมากขึ้นเป็นร้อยละ 60-70
สอบถามข้อมูลเพิ่มเติม หรือปรึกษาปัญหาผู้มีบุตรยาก
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ชั้น 4
โรงพยาบาลเวิลด์เมดิคอล (WMC)
โทร 02 836 9999 ต่อ *4706
LINE : @worldart
การตรวจวิเคราะห์น้ำเชื้ออสุจิด้วยเครื่อง CASA
CASA กับ Sperm มีความเกี่ยวข้องกันอย่างไร?
CASA ย่อมาจาก Computer assisted sperm analysis คือ การตรวจด้วยเครื่องตรวจวิเคราะห์คุณภาพน้ำเชื้อ รับรองตามมาตรฐานสากล ที่ใช้ในการตรวจวิเคราะห์การเคลื่อนไหวของอสุจิ รูปร่างความผิดปกติต่างๆ รวมถึงยังสามารถวิเคราะห์ถึงการแตกหักของดีเอ็นเอในหัวอสุจิ (DNA Fragmentation) หรือในขั้นตอนของการคัดเลือกอสุจิสำหรับทำ IVF/ICSI/IUI
CASA มีส่วนช่วยอะไรบ้าง?
เป็นระบบที่ใช้คอมพิวเตอร์มาช่วยในการประมวลผล ซึ่งจะทำให้การตรวจวิเคราะห์มีความแม่นยำมากกว่าการตรวจสอบด้วยกล้องจุลทรรศน์แบบเดิมๆ เนื่องจากตัวอสุจินั้นมีจำนวนมากและมีการเคลื่อนไหวเร็ว อีกทั้งสายตามนุษย์นั้นมีข้อจำกัดในการทำงาน การใช้คอมพิวเตอร์เข้ามาช่วยวิเคราะห์ จะช่วยทำให้การนับจำนวนตัวอสุจิมีความแม่นยำมากขึ้น การดูการเคลื่อนไหวและแยกแยะว่าอสุจิตัวไหนเป็นตัวที่วิ่งเร็วหรือวิ่งช้าก็ทำได้ถูกต้องมากขึ้น นอกจากนี้ ระบบคอมพิวเตอร์ยังใช้ในการวิเคราะห์รูปร่างของตัวอสุจิว่าตัวไหนเป็นตัวที่รูปร่างปกติหรือผิดปกติ และพบในสัดส่วนเท่าไร ทำให้เราทราบว่าแต่ละคนมีปัญหาการทำงานของตัวอสุจิในส่วนไหนบ้าง
ทำไมต้องตรวจวิเคราะห์คุณภาพสเปิร์ม
ปัญหาของการมีบุตรยาก มักพบในฝ่ายชายถึง 25% ดังนั้นการตรวจคุณภาพอสุจิเพื่อหาสาเหตุของการมีบุตรยากจึงเป็นสิ่งที่สำคัญสำหรับท่านที่วางแผนการมีลูก โดยการตรวจคุณภาพอสุจิจะตรวจปริมาณของอสุจิ จำนวนตัวอสุจิ การเคลื่อนไหวของอสุจิ รูปร่างของตัวอสุจิ ตรวจความสมบูรณ์ของอสุจิ ตรวจความแข็งแรงของอสุจิ และหาความผิดปกติของอสุจิ
 การตรวจวิเคราะห์สเปิร์ม ประกอบด้วย 5 ปัจจัยหลักๆ
การตรวจวิเคราะห์สเปิร์ม ประกอบด้วย 5 ปัจจัยหลักๆ1. ปริมาณของน้ำอสุจิที่หลั่งออกมาต่อครั้ง (Volume)
2. ความเข้มข้นของตัวอสุจิในหนึ่งมิลลิลิตร (Concentration)
3. การเคลื่อนที่ของตัวอสุจิ (Motility)
4. ปริมาณอสุจิที่ยังมีชีวิต(Vitality)
5. รูปร่างของตัวอสุจิ (Morphology)
 การตรวจวิเคราะห์สเปิร์มเหมาะกับใครบ้าง?
การตรวจวิเคราะห์สเปิร์มเหมาะกับใครบ้าง?- ต้องการทราบความสมบูรณ์ของอสุจิ เพื่อเตรียมพร้อมมีบุตร
- คู่สมรสที่มีเพศสัมพันธ์โดยวิธีธรรมชาติ ไม่คุมกำเนิด 6-12 เดือนแล้วยังไม่ตั้งครรภ์
- มีโรคที่ส่งผลเสียต่อคุณภาพตัวอสุจิ เช่น โรคตับ โรคไต โรคที่เกี่ยวข้องกับภูมิคุ้มกันผิดปกติ หรือมีประวัติเป็นโรคติดต่อทางเพศสัมพันธ์ โรคคางทูม หรือบาดเจ็บที่ถุงอัณฑะในอดีต
 คำแนะนำในการเก็บน้ำอสุจิที่ถูกต้อง
คำแนะนำในการเก็บน้ำอสุจิที่ถูกต้อง1 .ควรงดการมีเพศสัมพันธ์รวมถึงการหลั่งอสุจิด้วยวิธีการใด ๆ อย่างน้อย 2-3 วัน แต่ไม่ควรเกิน 7 วัน
2. ล้างมือและอวัยวะเพศให้สะอาดด้วยสบู่ แล้วเช็ดให้แห้งก่อนการเก็บน้ำอสุจิ
3. เก็บน้ำอสุจิด้วยวิธีช่วยตัวเอง (Masturbation)
4. ระหว่างการเก็บหลีกเลี่ยงการใช้มือสัมผัสภายในภาชนะเก็บน้ำเชื้อ
5. ห้ามเก็บโดยใช้ถุงยางอนามัย เนื่องจากถุงยางอนามัยมีสารหล่อลื่นซึ่งสามารถทำให้อสุจิตายได้
6. กรณีฝ่ายชายไม่สามารถเก็บน้ำอสุจิด้วยวิธีช่วยตัวเองได้ สามารถใช้วิธีร่วมเพศกับภรรยาแล้วหลั่งน้ำเชื้อใส่ภาชนะที่ทางคลินิกได้จัดเตรียมไว้ให้
7. เก็บเชื้ออสุจิใส่ภาชนะที่สะอาดและผ่านการฆ่าเชื้อแล้ว โดยสามารถขอรับได้จากทางคลินิกแล้วรีบปิดฝาเพื่อนำส่งภายใน 1 ชั่วโมง
8. ห้ามนำน้ำเชื้ออสุจิใส่ตู้เย็นหรือแช่น้ำแข็งก่อนนำมาส่ง
โอกาสประสบความสำเร็จในการตั้งครรภ์นั้นขึ้นอยู่กับหลายปัจจัย การตรวจอสุจิก็เป็นอีกวิธีหนึ่งที่ทำให้ทราบถึงปัญหาที่เกิดขึ้น ทั้งนี้ ความถูกต้องและแม่นยำของการตรวจนั้นก็ขึ้นอยู่กับการเตรียมตัวที่ดีของฝ่ายชาย โดยหลังจากการตรวจวิเคราะห์น้ำอสุจิแล้ว แพทย์จะทำการประเมินภาวะมีบุตรยากและแนะนำแนวทางในการรักษาขั้นต่อไป
สอบถามข้อมูลเพิ่มเติม หรือปรึกษาปัญหาผู้มีบุตรยาก
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ชั้น 4
โรงพยาบาลเวิลด์เมดิคอล (WMC)
โทร 02 836 9999 ต่อ *4706
LINE : @worldart
ตรวจความพร้อมของเยื่อบุโพรงมดลูกเพิ่มโอกาสสำเร็จในการตั้งครรภ์ ERA TEST
ด้วยความก้าวหน้าทางเทคโนโลยีและเทคนิคที่ช่วยการเจริญพันธุ์ ทำให้ปัจจุบันมีทางเลือกที่จะช่วยเพิ่มประสิทธิภาพในการฝังตัวอ่อนมากยิ่งขึ้น บทความนี้จะพาทุกท่านรู้จักกับ ERA TEST ตัวช่วยที่จะเอาชนะปัญหาต่างๆนำพาครอบครัวท่านสู่การตั้งครรภ์สำเร็จ
เยื่อบุโพรงมดลูก มีความสำคัญต่อการตั้งครรภ์อย่างไร?
เยื่อบุโพรงมดลูกเป็นหนึ่งในปัจจัยหลักในการตั้งครรภ์ ซึ่งเป็นตำแหน่งที่จะมีการฝังตัวของตัวอ่อน โดยปกติเยื่อบุโพรงมดลูกของแต่ละคนจะมีความหนาไม่เท่ากัน ซึ่งเยื่อบุโพรงมดลูกที่ดีควรมีความหนาประมาณ 8 – 12 มิลลิเมตร และการเรียงตัวของผนังมดลูกที่สวย ผิวเรียบและเห็นเส้นกลางชัดเจน ดังนั้นการเตรียมเยื่อบุโพรงมดลูกให้พร้อมก่อนเข้าสู่กระบวนการย้ายตัวอ่อน จะช่วยเพิ่มโอกาสการฝังตัวของตัวอ่อนมากขึ้น และทำให้เพิ่มโอกาสในการตั้งครรภ์อีกด้วย
ERA TEST คืออะไร ?
ERA TEST (Endometrial Receptivity Analysis) คือการตรวจเพื่อประเมินความพร้อมของผนังมดลูกโดยละเอียดถึงระดับยีน (Gene Expression) นับเป็นปัจจัยสำคัญในการตั้งครรภ์สำหรับการเตรียมความพร้อมของผนังมดลูกในการรับการฝังตัวของตัวอ่อน เปรียบเสมือนการซ้อมการย้ายตัวอ่อน อีกทั้งยังช่วยวางแผนและหาเวลาที่เหมาะสมในการย้ายตัวอ่อน ลดปัญหาตัวอ่อนไม่ฝังตัวเพื่อเพิ่มโอกาสสำเร็จในการฝังตัวมากยิ่งขึ้น
 ใครบ้างที่เหมาะสมในการตรวจ ERA TEST
ใครบ้างที่เหมาะสมในการตรวจ ERA TEST- คนที่เคยย้ายตัวอ่อนที่มีคุณภาพดี ผนังมดลูกปกติแต่ไม่ตั้งครรภ์
- คนที่มีตัวอ่อนน้อย เนื่องจากต้องวางแผนอย่างดีที่สุด เพื่อใช้ตัวอ่อนอย่างคุ้มค่าที่สุด
 ขั้นตอนในการทำ ERA TEST
ขั้นตอนในการทำ ERA TESTขั้นตอนในการทำ ERA TEST แพทย์จะทำการเตรียมผนังมดลูก โดยการใช้ยาเตรียมผนังมดลูก และการตรวจติดตามโดยการอัลตราซาวนด์เพื่อประเมินความหนาของผนังมดลูก และการเรียงตัวที่สมบูรณ์พร้อมสำหรับการฝังตัวของตัวอ่อน ตามแผนการรักษาที่จะย้ายตัวอ่อนจริง แต่แพทย์จะเก็บเยื่อบุโพรงมดลูกเพื่อนำไปตรวจ ERA TEST ต่อไปแทนการฝังหรือย้ายกลับตัวอ่อนจริง
ดังนั้น การตรวจ ERA TEST ช่วยเพิ่มโอกาสการตั้งครรภ์ ได้มากกว่าการย้ายตัวอ่อนด้วยวิธีปกติถึง 25% อย่างไรก็ตาม การตรวจ ERA TEST ไม่ได้มีความจำเป็นสำหรับทุกคน ทั้งนี้แนะนำปรึกษาแพทย์ผู้เชี่ยวชาญ เพื่อการดูแลรักษาที่เหมาะสม
สอบถามข้อมูลเพิ่มเติม หรือปรึกษาปัญหาผู้มีบุตรยาก
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ชั้น 4
โรงพยาบาลเวิลด์เมดิคอล (WMC)
โทร 02 836 9999 ต่อ *4706
LINE : @worldart

การผ่าตัดอัณฑะเพื่อเก็บอสุจิ (TESE)
ภาวะหมันชาย (Male sterility)
“ หมันชาย ” สามารถพบได้จากหลายสาเหตุ เช่น สุขภาพร่างกายไม่แข็งแรง ใช้ชีวิตไม่เหมาะสม รวมถึงความผิดปกติตั้งแต่กำเนิดคือท่อส่งอสุจิไม่มีหรืออุดตัน หรือได้รับอุบัติเหตุหรือติดเชื้อบริเวณลูกอัณฑะทำให้เป็น “หมัน” โดยเฉพาะเชื้อคางทูมที่พบบ่อยจากการซักประวัติโดยแพทย์ ซึ่งกลุ่มนี้บางคนไม่ทราบมาก่อนจนกระทั่งมีการตรวจอสุจิแล้วพบว่าไม่มีตัวอสุจิ หรือมีจำนวนอสุจิน้อยมาก นอกจากนี้ยังมีกลุ่มผู้ชายที่มีบุตรแล้ว ไม่ต้องการมีอีก จึงไปทำ “หมันถาวร”
กรณีไม่ใช่ทำหมันถาวร แพทย์ต้องหาสาเหตุก่อนว่าเกิดจากลูกอัณฑะ (Testis หรือ Testes) ซึ่งเปรียบเสมือนโรงงานผลิตน้ำอสุจิ (Semen) ไม่สามารถผลิตอสุจิได้ หรือว่าเกิดปัญหาจากการลำเลียงอสุจิจากลูกอัณฑะไปสู่ถุงพักอสุจิ (Epididymis) อุดตัน หากสาเหตุเกิดจากการสร้างอสุจิมีปัญหาการรักษาค่อนข้างยาก ถึงแม้ว่าจะมียาบางชนิดที่สามารถกระตุ้นให้เกิดการสร้างอสุจิขึ้นมาได้ แต่หวังผลได้ค่อนข้างน้อย
ส่วนกรณีที่เป็นหมันเนื่องจาก ท่อลำเลียงอสุจิ (Vas deferens) อุดตัน การรักษาค่อนข้างง่าย โดยแพทย์จะใช้เข็มขนาดเล็กเจาะเอาน้ำอสุจิจากท่อพักอสุจิหรือดูดเนื้ออัณฑะจากลูกอัณฑะ เพื่อไปคัดหาเซลล์อสุจิ (Sperm) แล้วนำผลไปผสมกับเซลล์ไข่โดยวิธีอิ๊กซี่ (ICSI : Intracytoplasmic Sperm Injection) ที่ได้ผลสำเร็จดี ในกรณีที่ฝ่ายหญิงอายุน้อยกว่า 38 ปี โอกาสสำเร็จมากกว่า 50% ต่อรอบการรักษา ในกรณีผู้ชายที่ทำหมันถาวรแล้วโดยการตัดและผูกท่อนำอสุจิทั้ง 2 ข้าง ทางการแพทย์แนะนำว่าถ้าท่านทำหมันชายมากกว่า 10 ปี ไม่แนะนำให้ต่อหมัน เพราะโอกาสสำเร็จน้อยมากหรือถ้าท่านอายุมากกว่า 60 ปี ไม่แนะนำให้ต่อหมันเช่นเดียวกัน ทางเลือกคือการทำหัตถการผ่าตัดอัณฑะเพื่อดุดอสุจิ หรือนำเนื้ออัณฑะชิ้นเล็กๆมาคัดแยกตัวอ่อนอสุจิไปทำการผสมแบบ ICSI ต่อไป
 การผ่าตัดอัณฑะนี้มีหลากหลายแบบ แต่ที่เป็นที่นิยนในปัจจุบันและ World ART รพ.เวิลด์เมดิคอล มีแพทย์ผู้เชี่ยวชาญให้บริการได้แก่
การผ่าตัดอัณฑะนี้มีหลากหลายแบบ แต่ที่เป็นที่นิยนในปัจจุบันและ World ART รพ.เวิลด์เมดิคอล มีแพทย์ผู้เชี่ยวชาญให้บริการได้แก่1. PESA ( Percutaneous Epididymal Sperm Aspiration) คือ การใช้เข็มแทงผ่านผิวหนังบริเวณถุงอัณฑะเข้าไปในท่อพักน้ำเชื้อ แล้วดูดอสุจิออกมาซึ่งวิธีนี้จะได้ผลดีกว่าต่อหมัน การทำพีซ่ และต้องใช้วิสัญญีแพทย์ให้ยาระงับความรู้สึกก่อนจะฉีดยาเฉพาะที่บริเวณถุงอัณฑะ (Scrotum) หลังจากนั้นจะใช้เข็มขนาดเล็กดูดที่ถุงพักน้ำเชื้อ วิธีนี้เรียกว่า “พีซ่า” อีกทั้งยังได้น้ำเชื้อและตัวอสุจิที่ได้คุณภาพมักจะดีกว่า จากนั้นก็นำไปทำ ICSI ต่อไป แต่บางกรณีที่ไม่สามารถทำพีซ่าได้ ก็ต้องเปลี่ยนเป็นการทำ TESE
2. TESE (Testicular Epididymal Sperm Extraction) คือการผ่าตัดเอาเนื้ออัณฑะออกมาเป็นชิ้นเล็กๆซึ่งต้องใช้วิสัญญีแพทย์ให้ยาระงับความรู้สึกก่อนจะฉีดยาเฉพาะที่บริเวณถุงอัณฑะ (Scrotum) แล้วตัดเอาเนื้ออัณฑะชิ้นเล็กๆส่งให้นักวิทยาศาสตร์ทำการแยกตัวอสุจิที่อยู่ในเนื้ออัณฑะออกมา จากนั้นก็นำไปทำ ICSI ต่อไป
ผู้ชายหลาย ๆ ท่าน ถ้ามีลูกพอแล้ว ก่อนจะทำหมันแนะนำให้เก็บน้ำเชื้อแช่แข็งไว้ เผื่อในอนาคตคุณเกิดเปลี่ยนใจและต้องการมีบุตรอีกก็สามารถกระทำได้โดยคุณไม่ต้องมาเจ็บตัวอีกไม่ว่าจะเป็นการแก้หมันชายหรือการทำ PESA หรือ TESE ก็ตาม
สอบถามข้อมูลเพิ่มเติม หรือปรึกษาปัญหาผู้มีบุตรยาก
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ชั้น 4
โรงพยาบาลเวิลด์เมดิคอล (WMC)
โทร 02 836 9999 ต่อ *4706
LINE : @worldart

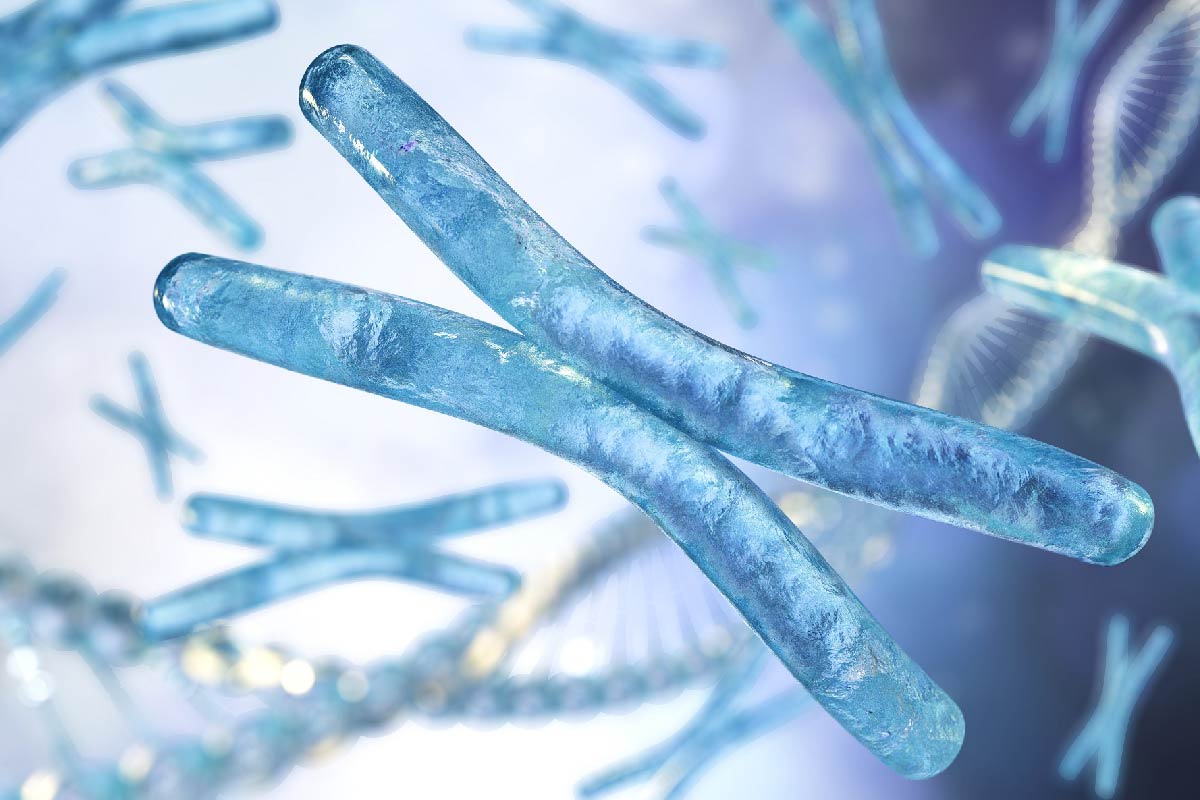
การตรวจคัดกรองโคมโมโซม PGT-A By NGS
 การตรวจคัดกรองความผิดปกติของโครโมโซมตัวอ่อนก่อนการฝังตัว (PGD/NGS) เหมาะสมกับใครบ้าง
การตรวจคัดกรองความผิดปกติของโครโมโซมตัวอ่อนก่อนการฝังตัว (PGD/NGS) เหมาะสมกับใครบ้าง- คู่แต่งงานที่มีบุตรยาก
- สตรีที่มีอายุมากกว่า 35 ปี และต้องการมีบุตร
- คู่แต่งงานที่มีประวัติการแท้งบุตรมากกว่า 2 ครั้ง โดยไม่ทราบสาเหตุ
- คู่แต่งงานที่เคยทำ IVF มากกว่า 2 ครั้ง แต่ไม่ประสบผลสำเร็จ
- คู่แต่งงานที่เคยมีประวัติการตั้งครรภ์บุตรที่โครโมโซมผิดปกติ
 ขั้นตอนการตรวจพันธุกรรมตัวอ่อน
ขั้นตอนการตรวจพันธุกรรมตัวอ่อนขั้นตอนเหมือนกระบวนการทำเด็กหลอดแก้วทุกประการ ตั้งแต่เริ่มต้นกระตุ้นไข่จนถึงระยะเตรียมปฏิสนธิเป็นตัวอ่อนโดยทั่วไปแล้วนั้นระยะของการเจริญเติบโตของตัวอ่อนที่เหมาะสมสำหรับการแยกเอาเซลล์ออกมาตรวจวินิจฉัยทางพันธุกรรมนั้นมี 3 ระยะ ได้แก่
1. ระยะของไข่ก่อนการปฏิสนธิ หรือตัวอ่อนในระยะปฏิสนธิก่อนการแบ่งตัว โดยการแยกเอาส่วน Polar Body ของเซลล์ไข่ หรือตัวอ่อนในระยะปฏิสนธิก่อนการแบ่งตัวออกมาสำหรับตรวจทางพันธุกรรม
2. ตัวอ่อนในระยะแบ่งตัววันที่ 3 หลังการปฏิสนธิ (Clevage Stage)
3. ตัวอ่อนในระยะบลาสโตซิสต์ (Blastocyst Stage) โดยมากแล้วแพทย์มักตรวจตัวอ่อนในระยะบลาสโตซิสต์เนื่องจากมีจำนวนเซลล์มากพอที่จะดึงออกไปตรวจได้โดยกระทบกับการเจริญเติบโตของตัวอ่อนน้อยที่สุด และพบความแตกต่างทางพันธุกรรมระหว่างเซลล์แต่ละเซลล์หรือที่เรียกว่า Mosaicism น้อยกว่าการตรวจตัวอ่อนในระยะแบ่งตัว หลังจากได้ตัวอ่อนและเลี้ยงจนได้ระยะที่ตัวอ่อนแบ่งเซลล์มีจำนวนเซลล์มากเพียงพอซึ่งมักเป็นระยะวันที่ 3-5 หลังปฏิสนธิแล้วจึงทำการดูดเซลล์ของตัวอ่อนแต่ละตัวส่งตรวจทางพันธุศาสตร์เพื่อระบุสถานะของตัวอ่อนว่าปกติหรือไม่ จากนั้นจึงเลือกตัวอ่อนที่ไม่เป็นโรคย้ายกลับเข้าสู่โพรงมดลูกเพื่อให้เกิดการฝังตัวและตั้งครรภ์ ในปัจจุบันเป็นที่ยอมรับกันว่าทารกที่ผ่านการตรวจทางพันธุกรรมนี้ เมื่อคลอดจะไม่มีความแตกต่างจากทารกที่มาจากการตั้งครรภ์โดยธรรมชาติ ดังนั้นการตรวจดังกล่าวจึงเป็นการตรวจพันธุกรรมของเซลล์ที่เป็นเสมือนเพียงตัวแทนของเซลล์ทั้งหมดของตัวอ่อน การตรวจนี้จึงมีความละเอียดอ่อนและยุ่งยากกว่าการตรวจพันธุกรรมจากเลือดหรือเนื้อเยื่ออื่นๆเพราะปริมาณสารพันธุกรรมใน 1 เซลล์นั้นมีจำนวนน้อยมาก การตรวจจึงต้องอาศัยความละเอียดอ่อนใช้เวลาและอยู่ในมือของแพทย์และนักวิทยาศาสตร์ที่มีประสบการณ์สูง เพื่อให้เกิดความถูกต้องแม่นยำและรบกวนตัวอ่อนน้อยที่สุด
ซึ่งที่ศูนย์ผู้มีบุตรยาก โรงพยาบาลเวิลด์เมดิคอล เราเลือกที่จะทำการแยกเอาเซลล์ตัวอ่อนในระยะบลาสโตซิสต์ ออกมาตรวจวินิจฉัยทางพันธุกรรม เพื่อความปลอดภัยต่อตัวอ่อนและความแม่นยำที่ดีที่สุดและเพื่อประโยชน์ของครอบครัวคู่สมรส
 Blastocentesis
Blastocentesisคือ การดูดน้ำในตัวอ่อนระยะบลาสโตซิสต์ (Blastocyst Fluids; BFs) ไปเพื่อทำการตรวจวิเคราะห์โครโมโซมของตัวอ่อนนั้นๆ เนื่องจากปัจจุบันได้มีการตรวจพบว่าน้ำในตัวอ่อนระยะบลาสโตซิสต์นี้มี cell-free DNA อยู่ในปริมาณมากพอที่จะนำไปตรวจวิเคราะห์โครโมโซมต่อได้ โดยการดูดน้ำในตัวอ่อนไปตรวจแทนที่จะดูดเซลล์ตัวอ่อน (Blastomere) หรือเซลล์เนื้อรก (Trophectoderm)เหมือนอย่างที่เคยทำมานั้นมีข้อดีคือ ช่วยลดการรบกวนการเจริญเติบโตของตัวอ่อนจากการลดส่วนของเซลล์ที่ถูกดูดไปตรวจลงทำให้ตัวอ่อนเติบโตและพัฒนาไปเป็นตัวอ่อนที่มีคุณภาพดีมากขึ้นได้ นอกจากนั้นการดูดน้ำในตัวอ่อนระยะบลาสโตซิสต์ ซึ่งเป็นระยะที่ตัวอ่อนโตเต็มวัยที่สุดก่อนย้ายเข้าสู่โพรงมดลูก เป็นการลดโอกาสการเกิดความแตกต่างทางพันธุกรรมระหว่างเซลล์แต่ละเซลล์ลงจากการตรวจวิธีเดิมซึ่งอาจตรวจตัวอ่อนตั้งแต่อายุวันที่ 3 โดยการตรวจตัวอ่อนที่อายุน้อยนั้นจะมีโอกาสเกิด Mosaicism มากขึ้นได้และเมื่อเปรียบเทียบผลการตรวจระหว่างการตรวจโครโมโซมจากน้ำในตัวอ่อนกับการดูดเซลล์ในระยะบลาสโตซิสต์ไปตรวจแล้วนั้น พบว่าให้ผลลัพธ์ที่ถูกต้องใกล้เคียงกันมากจนเป็นที่น่าพึงพอใจ
 เทคนิคการตรวจพันธุกรรมตัวอ่อน
เทคนิคการตรวจพันธุกรรมตัวอ่อนการตรวจพันธุกรรมตัวอ่อนนั้นสามารถทำได้หลายวิธี แต่ละวิธีจะมีความถูกต้องแม่นยำต่างกัน ซึ่งเราได้มีการคัดเลือกวิธีการตรวจพันธุกรรมตัวอ่อนที่ดีที่สุด ทันสมัยและมีความถูกต้องแม่นยำที่สุดมาใช้ใน การรักษา เพื่อให้คู่สมรสที่เข้ามาทำการรักษากับทางคลินิกมั่นใจได้ว่าท่านได้รับการดูแลด้วยเทคนิคที่ดีที่สุดที่มีอยู่ในปัจจุบัน Comparative Genomic Hybridization (CGH) เป็นเทคนิคการตรวจพันธุกรรมตัวอ่อนโดยการตรวจโครโมโซมทั้ง 23 คู่ คือโครโมโซมร่างกาย 22 คู่ และ โครโมโซมเพศ 1 คู่ วิธีนี้เป็นการตรวจพันธุกรรมในระดับโมเลกุล โดยใช้เทคนิคที่เรียกว่า Whole Genome Amplification (WGA) ในการเพิ่มปริมาณสารพันธุกรรมก่อนนำไปตรวจ จึงให้รายละเอียดของสภาวะทางพันธุกรรมมากกว่าการตรวจ ในระดับโครโมโซมทั่วไปการตรวจจะใช้การติดฉลากสารพันธุกรรมตัวอ่อนที่ต้องการตรวจและสารพันธุกรรมมาตรฐาน ด้วยสารเรืองแสงที่มีสีแตกต่างกัน จากนั้นนำมาทำปฏิกิริยากันและแปลผลด้วยโปรแกรมคอมพิวเตอร์ ซึ่งจะสามารถบอกได้ว่าตัวอ่อนนั้นมีโครโมโซมขาดหรือเกิน (Aneuploidy) มีภาวะการเรียงตัวผิดปกติของโครโมโซมที่ไม่สมดุล (Unbalanced Translocation) หรือมีการขาดหายหรือเพิ่มเกินบางส่วนของโครโมโซมหรือไม่ (Chromosome Deletion or Duplication) แต่วิธีนี้ก็ยังมีข้อจำกัดคือไม่สามารถตรวจความผิดปกติของภาวะการเรียงตัวของโครโมโซมแบบสมดุล (Balanced Translocation )หรือการหมุนกลับของชิ้นส่วนโครโมโซม (Inversion) ได้ เนื่องจากความผิดปกติดังกล่าวไม่ได้ทำให้ปริมาณสารพันธุกรรมแตกต่างไปจากสารพันธุกรรมมาตรฐานที่ใช้เปรียบเทียบ วิธีนี้ใช้เวลาในการตรวจประมาณ 24-72 ชั่วโมง ขึ้นกับเทคนิคย่อยที่ใช้ในการตรวจ Next Generation Sequencing (NGS)
ในร่างกายของมนุษย์เราประกอบไปด้วยโครโมโซมทั้งหมด 23 คู่ ดังที่ได้กล่าวมาแล้วข้างต้นซึ่งแต่ละโครโมโซมจะทำหน้าที่ในการควบคุมการแสดงออกของลักษณะทางกายภาพและการทำงานต่างๆของร่างกาย ในโครโมโซมจะประกอบไปด้วยยีนและในยีนก็ประกอบไปด้วยกรดอะมิโนซึ่งมีลำดับเบสมากมายอยู่ในนั้น ยีนที่มีความผิดปกติหรือกลายพันธุ์จึงส่งผลให้เกิดโรคขึ้นในคนที่ได้รับการถ่ายทอดยีนที่ผิดปกตินั้นต่อกันมา การตรวจพันธุกรรมตัวอ่อนด้วยเทคโนโลยี Next Generation Sequencing เป็นเทคนิคที่สามารถตรวจความผิดปกติของโครโมโซมได้ถึงในลำดับเบสซึ่งเป็นส่วนประกอบที่เล็กที่สุดของโครโมโซม โดยใช้การเปรียบเทียบลำดับเบสของยีนที่ก่อโรคกับยีนที่ปกติซึ่งจะมีความแตกต่างกันทำให้สามารถค้นหายีนที่ก่อโรคได้ วิธีนี้จึงเป็นวิธีที่ตรวจความผิดปกติของโครโมโซมได้ละเอียดมีความถูกต้องแม่นยำสูง และถูกนำมาพัฒนาและประยุกต์ใช้ในการตรวจคัดกรองพันธุกรรมตัวอ่อนซึ่งถือเป็นเทคนิควิธีการตรวจที่ดีที่สุดในปัจจุบัน
การตรวจพันธุกรรมตัวอ่อนด้วยเทคโนโลยี Next Generation Sequencing มีข้อดี คือ สามารถตรวจความผิด ปกติของโครโมโซมได้ทั้ง 24 โครโมโซมให้ข้อมูลที่มีความละเอียดสูงและมีความถูกต้องแม่นยำสูงมากถึง 99.9% นอกจากนั้นระยะเวลาการตรวจยังรวดเร็วกว่าอีกด้วยคือ สามารถทราบผลการตรวจได้ใน 24 ชั่วโมง
อย่างไรก็ดีเทคโนโลยี Next Generation Sequencing ยังไม่สามารถตรวจโรคที่เกิดจากการกลายพันธุ์ของยีนเดี่ยว (Single Gene Disorder) ภาวะการปนกันของเซลล์ที่ปกติและเซลล์ที่ผิดปกติ (Mosaicism) ในระดับต่ำๆ หรือ ภาวะการซ้ำของชุดโครโมโซม (Polyploidy) และการขาดหรือเกินของชิ้นส่วนโครโมโซมที่มีขนาดเล็กกว่าความสามารถของวิธีการตรวจ เช่น การขาดหรือเกินที่ของชิ้นส่วนโครโมโซมที่มีขนาดเล็กกว่า 10 Mb
 ข้อจำกัดของการตรวจวินิจฉัยทางพันธุกรรมก่อนการฝังตัวอ่อน
ข้อจำกัดของการตรวจวินิจฉัยทางพันธุกรรมก่อนการฝังตัวอ่อนการตรวจพันธุกรรมตัวอ่อนยังมีข้อจำกัดในเรื่องความแม่นยำของผลการตรวจ ถึงแม้ว่าจะมีความแม่นยำสูงถึง 95-99% แต่ก็ยังไม่สามารถนำมาทดแทนการตรวจวินิจฉัยความผิดปกติทางพันธุกรรมก่อนคลอดได้ ดังนั้นถึงแม้ว่าจะได้ตรวจวินิจฉัยทางพันธุกรรมก่อนการฝังตัวอ่อนแล้ว ก็ยังแนะนำให้มีการตรวจวินิจฉัยก่อนคลอดเหมือนเป็นการตั้งครรภ์ที่เกิดขึ้นตามธรรมชาติ นอกจากนั้นคู่สมรสควรได้รับทราบถึงโอกาสที่จะได้ตัวอ่อนที่เหมาะสมสำหรับการย้าย เนื่องจากบางกรณีอาจมีโอกาสได้ตัวอ่อนที่เหมาะสมค่อนข้างน้อย เช่นการตรวจคัดกรองภาวะโลหิตจางธาลัสซีเมียร่วมกับการตรวจ HLA ที่เข้ากันได้กับบุตรที่เป็นโรค ดังนั้นคู่สมรสอาจต้องได้รับการรักษาหลายรอบก่อนที่จะได้ตัวอ่อนที่เหมาะสมสำหรับการตั้งครรภ์
สอบถามข้อมูลเพิ่มเติม หรือปรึกษาปัญหาผู้มีบุตรยาก
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล ชั้น 4
โรงพยาบาลเวิลด์เมดิคอล (WMC)
โทร 02 836 9999 ต่อ *4706
LINE : @worldart
แพทย์ประจำศูนย์
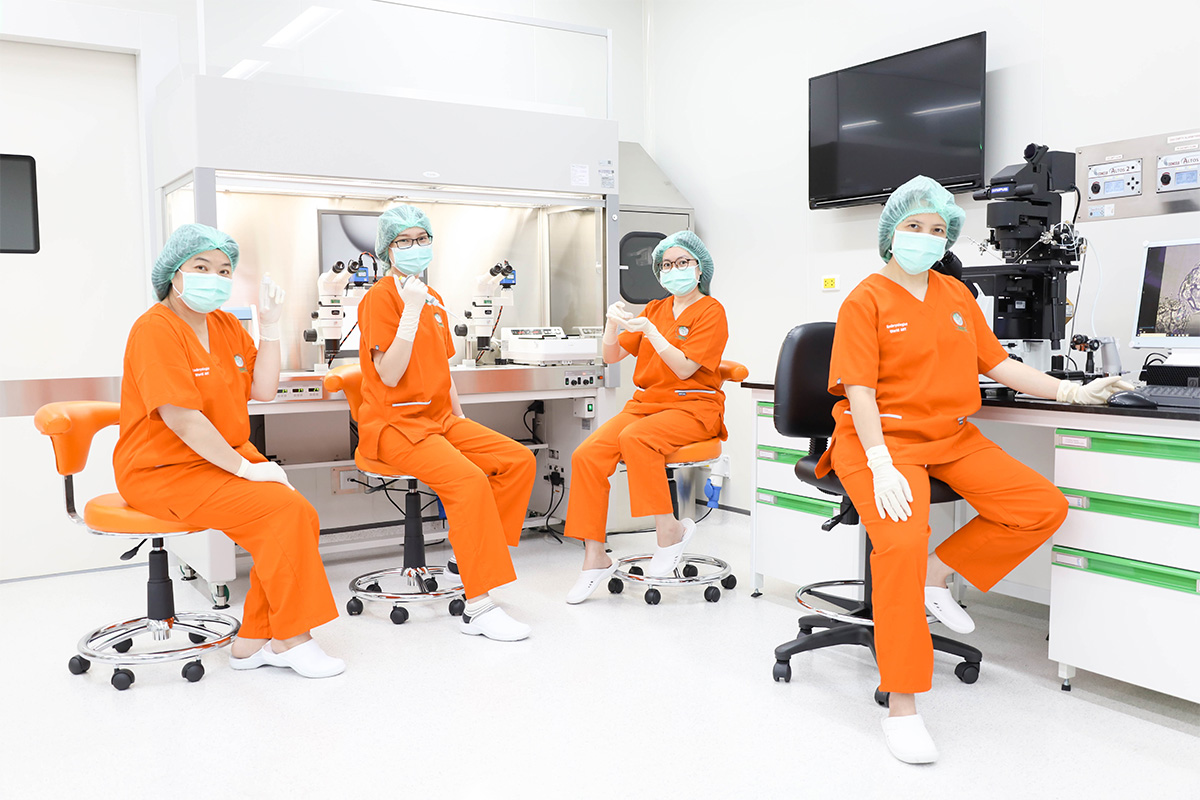
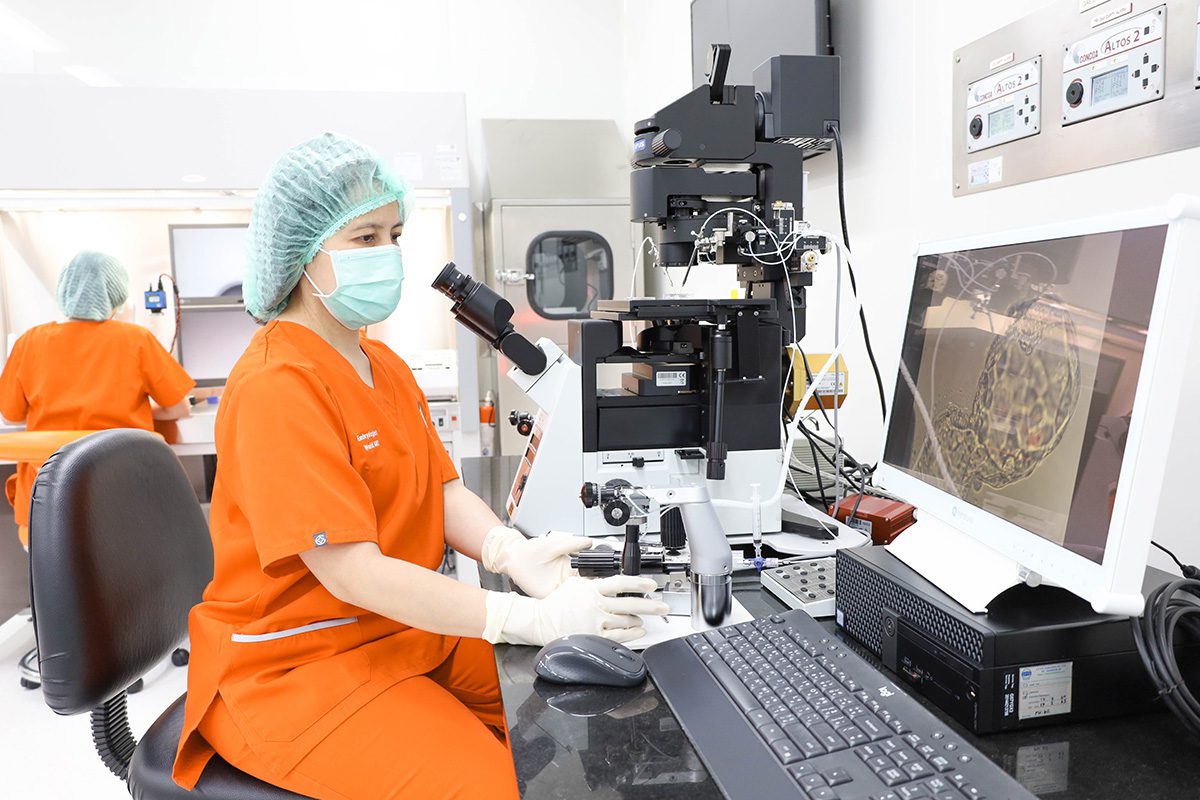
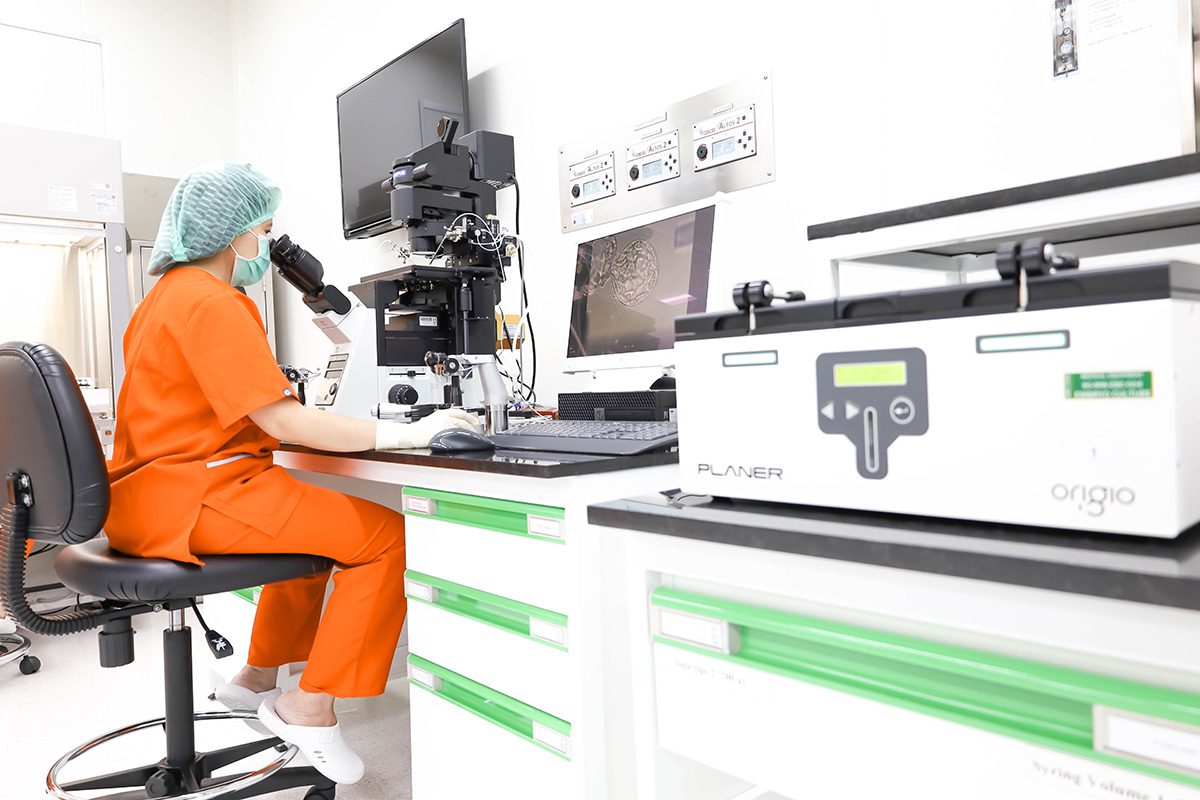
ห้องปฏิบัติการ
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล มีทีมนักวิทยาศาสตร์เพาะเลี้ยงตัวอ่อนที่เชี่ยวชาญ มากด้วยประสบการณ์สูงและมีความเข้าใจใน กระบวนการรักษา พร้อมให้คำปรึกษา และให้บริการด้วยความใส่ใจ

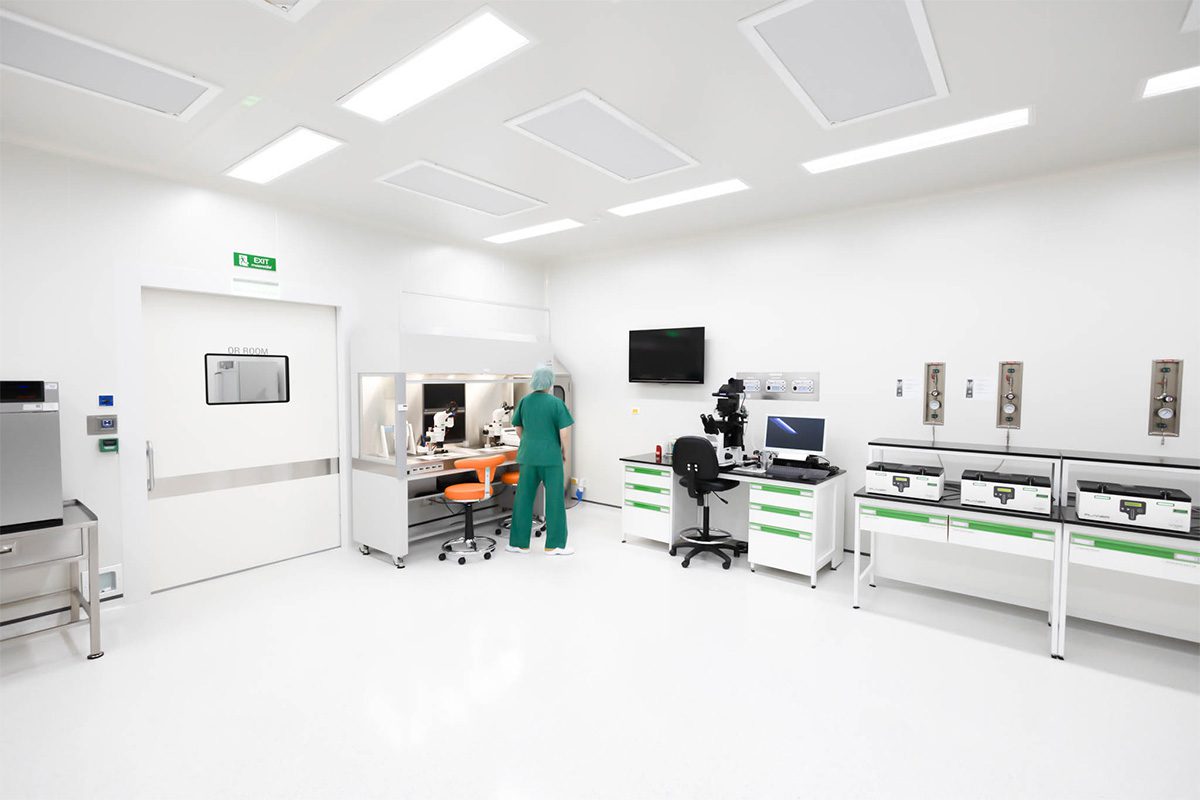




VDO แนะนำห้อง LAB
ทีมนักวิทยาศาสตร์
ศูนย์ผู้มีบุตรยาก เวิลด์เมดิคอล มีทีมนักวิทยาศาสตร์เพาะเลี้ยงตัวอ่อนที่เชี่ยวชาญ มากด้วยประสบการณ์สูงและมีความเข้าใจใน กระบวนการรักษา พร้อมให้คำปรึกษา และให้บริการด้วยความใส่ใจ

เพาะเลี้ยงตัวอ่อน

เพาะเลี้ยงตัวอ่อน

เพาะเลี้ยงตัวอ่อน

เพาะเลี้ยงตัวอ่อน

เพาะเลี้ยงตัวอ่อน